退化性膝關節炎的警訊,你察覺了嗎?當膝蓋在起身出現「喀喀聲」、早上起床關節僵硬,或天氣變化時痠痛,這些不只是老化的正常現象。然而,也不用過於緊張,這篇文章就是要幫大家一起建立正確認識退化性膝關節的正確概念喔!
退化性膝關節炎並非單純的關節磨損,而是涉及關節結構與發炎的複雜疾病。本文將揭開退化性膝關節炎的 5 大症狀與危險族群,並分享物理治療師建議的 3 個預防方式,助你及早建立正確對策,延緩關節退化!
退化性關節炎是什麼?
退化性關節炎是最常見的關節疾病之一,全球已有超過 2.4 億人受到影響。它主要發生在承重關節,例如膝關節、髖關節、脊椎以及手指關節。我們今天會以膝關節為主軸來談論。

1. 傳統觀念:關節磨損
過去醫學界認為退化性關節炎只是關節長期使用造成的「磨損」,就像輪胎逐漸磨平。
主要特徵是關節軟骨的流失(loss of articular cartilage)、骨骼重塑(骨贅形成)(bone remodelling (osteophyte formation))、軟骨下硬化(subchondral sclerosis)及軟骨下囊腫 (subchondral cysts)。
2. 現代醫學新發現:揮之不去的「慢性發炎」
但近年的研究發現,退化性關節炎其實涉及一個重要機制:關節內的慢性發炎與免疫反應循環。在臨床上我們稱作:損傷相關分子模式(Damage-associated molecular patterns)驅動的惡性循環。
當關節長期受到壓力或微小損傷時,軟骨中的結構蛋白會產生碎片,這些碎片會刺激關節滑膜,引發免疫系統反應,釋放各種發炎因子(如 IL-1β、IL-6、TNF-α)。
這些物質會加速軟骨分解,形成一個發炎—破壞—再發炎的惡性循環。
因此,退化性關節炎不只是老化問題,而是一個可管理、可延緩的生物過程。
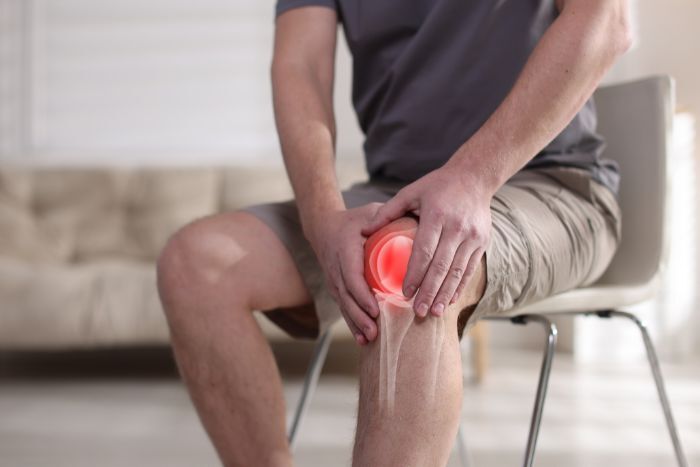
退化性關節炎症狀的 5 大警訊
退化性關節炎通常是逐漸發展的疾病,早期症狀常被忽略。以下五個警訊值得特別留意。幫助我們更早反應,延緩疾病的進程。
1. 晨間僵硬
早上起床或久坐後起身時,關節會出現短暫僵硬感,通常持續約 5–30 分鐘。這是因為夜間活動減少,關節液循環降低,關節周圍組織變得緊繃。當退化開始時,這種僵硬感會變得更明顯。

2. 活動時出現摩擦聲
許多人在彎曲或伸直膝蓋時會聽到「喀喀聲」。
在醫學上稱為 crepitus(關節摩擦音)。健康關節通常運動時非常安靜,而當軟骨表面變得粗糙 時,關節運動就會產生震動與聲音。研究指出,這種聲音可能是軟骨開始退化的早期訊號。
這邊我想特別澄清一件事,就是所謂關節的摩擦音,是一個膝蓋彎曲和伸直過程都會持續地發出的聲音。並不是一下兩下,而是像下方我附上的研究中對『關節收音』的紀錄圖。雖然還在研究室使用階段,但現在有新興與輔助診斷技術,『振動關節造影 (Vibroarthrography, VAG)』。這是一種非侵入性技術,通過感測器記錄關節活動時產生的振動與聲音(如 crepitus),對於軟骨病變的早 期偵測顯示出極高的準確性。

(此圖為震動與聲⾳⽰意圖,非診斷過程與⽅式)
3. 關節腫脹
關節內部已經在發炎狀態時,滑膜會分泌較多關節液,造成關節腫脹或緊繃感。 這種腫脹通常會在日常活動後加劇,休息後稍微緩解。但容易有持續積水的現象在關節內。
4. 活動受限
膝關節內的軟骨是我們人體很重要的『避震器』。所以當軟骨逐漸變薄,除了關節內衝擊變高之 外,關節活動範圍也會變小,例如:蹲下困難、上下樓梯疼痛、走路距離變短,嚴重時甚至可能影響日常生活功能。
5. 氣候性疼痛
許多患者會發現天氣變冷或濕度升高時,關節疼痛加重。雖然機制仍在研究中,有許多不同派別的觀點,但可能與關節內壓力變化、組織敏感度增加以及關 節本身就有的發炎反應有關。
退化性關節炎⾼風險族群
從剛剛上⾯的內容就讓我們知道,退化性膝關節炎的形成通常不是單⼀原因,⽽是多種因素共同作⽤。接下來我們來看⼀些會造成顯著影響的風險因⼦吧!
1. 年齡增長
這是⼀個很⾃然的過程,但其實重點是我們隨著年紀增長的過程,軟骨修復能⼒會隨年齡下降。另外還有免疫系統問題,例如巨噬細胞活化、中性粒細胞與活性氧和神經與疼痛機制。都可能隨著年紀增加出現變化。
2. 長期關節負荷
例如長期從事重體⼒勞動、搬運重物(≥ 20kg)或需頻繁跪姿⼯作的職業。
3. 運動傷害或關節創傷
曾有前⼗字韌帶(ACL)或半⽉板損傷的⼈,患病風險會增加 3 到 6 倍。另⼀個容易忽略的是後遺症影響!不是不痛就沒事了,膝蓋損傷會導致膝關節動作學異常(如脛骨前移增加),進⽽對半⽉板和軟骨施加異常負荷,形成特定病理模式。所以說如果受傷後真的需要好好的接受專業治療,才能知道是不是有這個風險因⼦的增加。

4. 肌⼒不⾜與動作控制不佳
這個部分我們⼜可以說是膝關節的⽣物⼒學問題,例如: 關節排列(X型腿或O型腿)、長短腿(下肢長度差異⼤於等於 2 cm 會增加關節壓⼒,已被證實是誘發退化性膝關節炎的風險因素)、關節穩定性與韌帶失能、肌⼒不⾜(尤其是股四頭肌)、髕骨位置、鄰近關節症狀(踝關節或⾜部症狀也被觀察到與退化性膝關節炎的發⽣有統計學上的關聯)
5. 體重過重
最新的系統性綜述指出,肥胖/超重、低⽇常活動和曾經有膝蓋受傷這三個可改變因素,共同解釋了約 54% 的退化性膝關節炎的發病。肥胖是最重要的可變因素。肥胖者患病風險⾼出常⼈約 3 倍,且隨著 BMI 每增加⼀個單位,患病機率增加 17%。對於肥胖者,患有症狀性退化性膝關節炎的終⽣風險⾼達 60.5%。原因很簡單就是膝關節承受壓⼒增加。
50歲以上族群、長期勞動⼯作者、運動員(競技⽔平的精英運動(如⾜球、舉重、摔跤))、體重過重者、曾經膝關節受傷的⼈,如果同時具備多項風險因⼦,就更需要注意關節健康。
我們要送讀者的專屬贈品,記得索取喔!
↓↓↓↓↓↓↓↓↓↓
物理治療師推薦:3 個有效預防退化性關節炎的⽅法
好消息是,退化性關節炎並非完全無法避免。透過適當的⽣活習慣與運動策略,可以有效延緩退化!! 以下是物理治療師最常建議的三個⽅法。
1. 建立穩定的肌⼒與動作控制:肌⾁就像關節的天然保護系統。
特別是以下肌群
-
股四頭肌:這是最受強調的肌群。來源指出,疼痛導致的活動減少常引起顯著的股四頭肌無⼒與萎縮。加強股四頭肌能提⾼其緩衝衝擊⼒的能⼒,進⽽保護關節軟骨。
-
⼤腿後側肌群 (Hamstrings): 與股四頭肌配合,對於保護關節軟骨免受損害⾄關重要。
-
臀肌群:髖部加強運動,⽂獻認為強化髖部對於維持下肢整體⼒線與穩定非常重要。
-
軀幹核⼼肌群
整體性地加強關節周邊肌⾁可以起到保護軟骨的作⽤,其緩解疼痛的效果在數週內甚⾄可與非類固醇消炎藥(NSAIDs)媲美。
【適合的運動包括】
- 深蹲訓練(在正確姿勢下)
- 橋式運動
- 軀幹核⼼穩定訓練
- 低衝擊有氧運動(如步⾏計畫)
- 平衡訓練 (Balance Training): 整合平衡練習能進⼀步改善樓梯⾏走等⽇常⽣活功能,並有效降低跌倒風險。

2. 維持健康體重
研究顯⽰,體重每增加 1 公⽄,膝關節在⾏走時可能增加約 3–4 公⽄的負荷。 因此適當的體重管理,可以明顯減少關節壓⼒。建議透過:規律運動、均衡飲食、⾜夠蛋⽩質與抗發炎食物,來維持健康體重與減少⾝體發炎帶來的⼀系列疼痛與免疫問題。
3. 及早處理關節不適
很多⼈習慣忍耐關節疼痛,但其實越早介入效果越好,物理治療可以透過:動作評估、關節活動度改善、肌⼒訓練、神經肌⾁控制訓練,
幫助關節恢復更好的功能,早期處理可以⼤幅降低未來需要⼿術的機率。
退化性關節炎不再只是「年紀到了」的⾃然現象,⽽是⼀個可以被理解、被控制的健康問題。 透過留意五個早期警訊:晨間僵硬、關節摩擦聲、關節腫脹、活動受限、氣候性疼痛,並建立良好的飲食、⽣活與運動習慣,就能⼤幅延緩關節退化。
關節健康其實是⼀場長期的投資。當我們願意傾聽⾝體的訊號、及早調整⽣活⽅式,就能讓關節在未來的歲⽉中,依然保持靈活與穩定。 如果出現持續不適,建議尋求專業醫師或物理治療師的評估,讓關節在正確的照護下,解決疼痛後再搭配肌⼒體能訓練師的運動指導強化肌⾁,如此⼀來,膝關節能陪伴我們走得更長、更遠。
本文作者:癒健物理治療所 楊宛青
參考⽂獻:
Lim WB, Al-Dadah O. Conservative treatment of knee osteoarthritis: A review of the literature. World J Orthop. 2022;13(3):212–229.
Giorgino R, Albano D, Fusco S, Peretti GM, Mangiavini L, Messina C. Knee osteoarthritis: Epidemiology, pathogenesis, and mesenchymal stem cells: What else is new? An update. Int J Mol Sci. 2023;24(6405).
Hunter DJ, Bierma-Zeinstra S. Osteoarthritis. Lancet. 2019;393:1745–1759.
Hunter DJ, Schofield D, Callander E. The individual and socioeconomic impact of osteoarthritis. Nat Rev Rheumatol. 2014;10:437–441.
Karpiński R, Prus A, Jonak K, Krakowski P. Vibroarthrography as a noninvasive screening method for early diagnosis of knee osteoarthritis: A review of current research. Appl Sci. 2025;15(279).
Brown GA. AAOS clinical practice guideline: Treatment of osteoarthritis of the knee: Evidence-based guideline, 2nd edition. J Am Acad Orthop Surg. 2013;21(9):577–579.




















































































.png)











.jpg)